应用消化内镜隧道手术治疗食管粘膜下肿物,是近年来消化内科开展的新技术。但对于食管粘膜下多发肿物,如何减少建立隧道造成的损伤,更为有效地切除肿物,是现代外科理念下,消化内镜医生探索的方向。
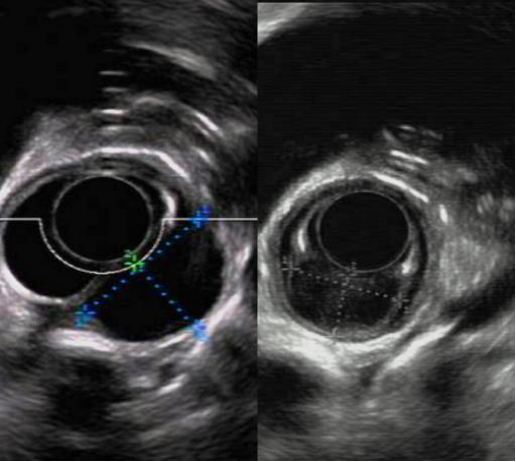
近日,哈医大一院消化内科徐洪雨教授独辟蹊径,在一位食管多发粘膜下肿物患者的食管黏膜下和肌层之间,仅建立一条“隧道”,便将两个间隔一定距离的肿物成功切除,实现了现代外科微创、损伤小、快速康复的治疗理念。
家在外县的杨先生一直身强体健、吃嘛嘛香。今年四月,他却突然感觉吞咽困难,在当地医院诊断为“食管多发粘膜下良性肿瘤”。由于两个肿物较大,并且靠近胸主动脉及气管,传统手术创伤大,风险更大。
在朋友的推荐下,杨先生来到哈医大一院,经过腔镜肿瘤外科李军教授,消化内科徐洪雨教授及胸外科姜久仰教授等多学科专家会诊。徐洪雨通过超声内镜检查,提出“可以尝试通过内镜黏膜下隧道技术切除肿瘤,而且可以通过一条隧道切除两个肿物”的手术方案。
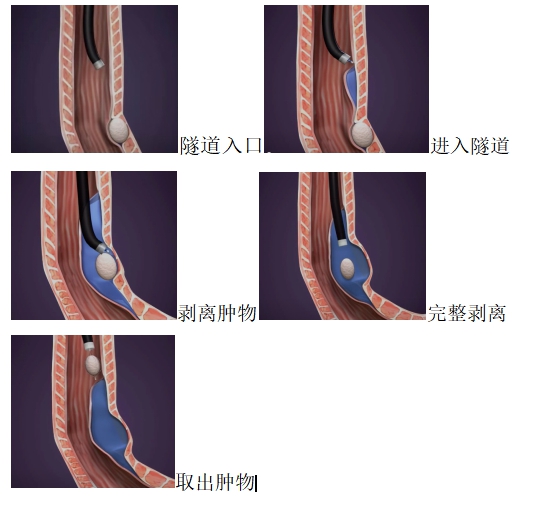
内镜下经隧道肿物切除术(ster)创造性地巧妙利用消化道黏膜和固有肌层之间的空间建立“隧道”进行操作,创伤小,术后无体表疤痕,既能充分体现“微创治疗”的优越性,更因术后患者恢复快,住院时间短,治疗费用低,可以大大减轻患者的家庭负担和医保资源。同时,徐洪雨分析患者食管肿物位于食管中上段固有肌层,直径为2.5cm,突向纵膈生长,比邻气管及胸主动脉,术中出现气胸、纵膈气肿、气腹、出血的风险较大,更存在切除第一个肿物后出现气胸而无法切除第二个肿物的后续风险。
徐洪雨和李军联合为患者实施手术。徐洪雨在张蕾护士的配合下在内镜下距患者门齿22cm处建立黏膜下隧道,显露肿物,依次完整剥离两个肿物,切除肿物,关闭隧道入口,食管粘膜完整无破损。术中零出血、无气胸,患者清醒后仅有胸骨后及咽部轻度不适,可自由行动,三天后就可以进流食,目前患者恢复良好,已治愈出院。
徐洪雨介绍,隧道技术是一门内镜新技术,该技术的应用打破了内外科的界限,很多以前需要外科治疗的病变,现在可以在内镜下微创治疗。包括贲门失弛缓症的经口内镜下肌切开术(poem),来源于消化道固有肌层肿物的切除(ster)及食管大面积或环周型早期癌及癌前病变的切除等。目前对消化道腔外疾病的诊断与治疗,如纵膈或腹腔淋巴结切除,良性肿瘤切除等也在不断创新发展中。

